Inima, reprezintă o pompă care trimite sângele în întreg corpul. Arterele coronare sunt vasele care străbat suprafaţa inimii furnizând sânge miocardului. Cele mai multe dintre vasele de sânge care irigă inima sunt vizibile la suprafaţă (coronare epicardice). Aceste artere se pot îngusta sau bloca prin depunerea graduală de depozite grăsoase (denumite plăci) în peretele arterial. Aceasta este cunoscută drept ateroscleroză şi generează boala arterelor coronare.
Când lumenul arterelor coronare devine mult îngustat fluxul de sânge este redus iar inima nu primeşte suficient oxigen, acest mecanism este cunoscut drept cardiopatie ischemică.
Angina pectorală este o durere simţită atunci când apare acest mecanism. Aceasta generează un risc crescut pentru apariţia infarctului de miocard care se dezvoltă atunci când muşchiul cardiac este distrus datorită lipsei de oxigen.
Simptomele bolii coronariene sunt :- durerea în piept: o stare de disconfort cu o apăsare în piept, ulterioară unui exerciţiu fizic, unei plimbări în vânt, într-un moment de anxietate sau la expunerea la frig. Uneori durerea poate să apară în repaus sau când persoana stă culcată.- durerea cu altă localizare : durerile anginoase pot iradia sau apărea în alte zone în afară de piept.
Un disconfort în umăr sau braţ apare frecvent, iar durerea în maxilar sau dinţi este mai rară.
-dispneea: o respiraţie scurtă poate să apară singură sau însoţind durerea;
-palpitaţiile: bătăi repezi sau neregulate;
-indigestia: durerea după masă poate fi confundată cu indigestia;
– transpiraţii excesive: astenie fizică marcată;
Au fost identificaţi o serie de factori de risc pentru boala arterelor coronare: hipertensiunea arterială, obezitatea, diabetul zaharat, nivelul crescut al colesterolului în sânge, fumatul, sedentarismul, dieta bogată în grăsimi. Toţi aceşti factori pot fi corectaţi.
Există şi o serie de factori de risc care nu pot fi trataţi: sexul masculin, vârsta, istoricul unor boli coronariene în familie. Pentru diagnosticul bolii coronariene se pot efectua o serie de teste cum ar fi: electrocardiograma de repaus, electrocardiograma de efort (testul de efort), radiografia toracică, teste sangvine – acestea putând identifica o posibilă cardiopatie.
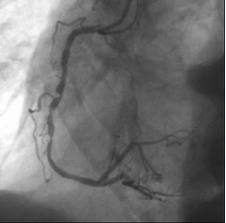
Sunt situaţii în care medicul curant recomandă efectuarea unei angiografii coronariene (o radiografie a vaselor de sânge ale inimii). Aceasta este efectuată într-un laborator de cateterism cardiac sub anestezie locală cu ajutorul unui echipament special: coroscop şi monitoare. Cu ajutorul acestei explorări medicul poate observa exact unde şi cât de grav sunt afectate arterele coronare şi poate decide cea mai bună soluţie terapeutică.
Revascularizarea miocardică reprezintă procedeul de restabilire a echilibrului între fluxul sanguin coronarian şi necesităţile miocardului ischemiat ca urmare a modificărilor în circulaţia coronariană.
De regulă, se adresează rezolvării leziunilor stenozante de la nivelul circulaţiei coronariene epicardice (vizualizate prin coronarografie) urmărind înlăturarea stenozelor critice de la acest nivel.
 Revascularizarea miocardică se poate realiza prin următoarele procedee :
Revascularizarea miocardică se poate realiza prin următoarele procedee :
-intervenţii coronariene percutane;
-revascularizare miocardică chirurgicală;
-procedee hibride (combinaţie între intervenţiile percutane şi cele chirurgicale);
-terapia genică.
Alegerea strategiei de revascularizare miocardică depinde de simptomatologia pacientului, aspectul angiografic al leziunilor, extinderea bolii coronariene şi cantitatea de miocard implicată în procesul ischemic care afectează funcţia de pompă a inimii. Există strategii diferite de abordare a leziunilor (electiv/în urgenţă) în funcţie de simptomatologie şi caractere anatomice.Intervenţiile coronariene percutane reprezintă procedee de tratament intervenţional şi cuprind mai multe tehnici, cele mai uzitate fiind:
-angioplastia transluminală percutană cu balon (PTCA);
-angioplastia transluminală percutană cu implantare de stent.
În prima procedură, un cateter cu balon este utilizat pentru a deschide un vas de sânge ocluzionat. A fost prima tehnică de vascularizare miocadică constând în avansarea pe ghidul de dilatare a unui balon de angioplastie până la nivelul leziunii stenotice, urmată de inflaţia acestuia la presiuni crescute şi având ca rezultat reducerea gradului de stenoză.
Aceasta determină reducerea riscului de infarct miocardic. Această procedură durează de obicei mai puţin de o oră şi pacienţii sunt externaţi în ziua următoare. Statistic îngustarea arterei coronare în acelaşi loc apare la aproximativ 50 % din cazuri. Acest proces este denumit restenoză şi este în general observat între 3 şi 6 luni după angioplastia cu balon. Acest risc este crescut în special la pacienţii diabetici.
Având în vedere limitările angioplastiei cu balon apariţia stenturilor coronariene a marcat o nouă eră, devenind practic metoda de selecţie în majoritatea intervenţiilor percutane coronariene. Beneficiul implantării stentului a fost demonstrat în numeroase studii clinice.
Procedura implică utilizarea unor mici tuburi expandabile din ochiuri de sârmă numite stent care sunt inserate în zona bolnavă a arterei. După ce balonul a reuşit dilatarea zonei îngustate, stentul este implantat pentru a menţine deschisă artera. Stentul montat pe un balon cateter este inserat în arteră şi plasat la nivelul stenozei. Apoi balonul este umflat, stentul se expandează fiind apasat ferm împotriva peretelui arterial. În final balonul este desumflat şi retras împreună cu cateterul ghid. Stentul rămâne pe loc permanent menţinând artera deschisă.
Aceasta îmbunătăţeste fluxul de sînge la muşchiul inimii. Timpul de spitalizare după procedură depinde de evoluţia clinică a pacientului. Majoritatea pacienţilor sunt capabili de externare a doua zi după procedură.
 La domiciliu pacientul trebuie să urmeze cu grijă recomandările medicului. Să-şi administreze medicaţia prescrisă şi să revină la control conform protocolului. De asemenea, foarte important este regimul igieno-dietetic: renunţarea la fumat, dieta săracă în grăsimi şi exerciţiile fizice.
La domiciliu pacientul trebuie să urmeze cu grijă recomandările medicului. Să-şi administreze medicaţia prescrisă şi să revină la control conform protocolului. De asemenea, foarte important este regimul igieno-dietetic: renunţarea la fumat, dieta săracă în grăsimi şi exerciţiile fizice.
Schimbarea stilului de viaţă ajută la reducerea riscului bolii coronariene. Odată cu implantarea stenturilor convenţionale, restenoza arterelor coronare poate apare la 1/3 din pacienţii stentaţi. Implantarea de stent poate declanşa umflarea şi creşterea excesivă a ţesutului peretelui arterial.
Aceasta este o cauză majoră a restenozei care poate duce la reapariţia durerilor anginoase. Pentru acest motiv medicul poate decide implantarea unor stenturi acoperite cu substanţe active farmacologic. Utilizarea stentului ca platformă pentru eliberarea locală a unor droguri a părut a fi varianta optimă, întrucât metoda combină beneficiile mecanice ale stentului cu calităţile aniproliferative ale drogului. Astfel a apărut la începutul anilor 2000 conceptul de stent acoperit (DES).
Stentul acoperit presupune impregnarea stentului metalic cu o substanţă anitiproliferativă, fie direct, fie prin intermediul unei substanţe vehicul. Substanţele antiproliferative care şi-au
dovedit eficienţa în studii şi practică au fost Rapamicina (Sirolimus) şi Paclitaxel, respectiv stenturile Cypher şi Taxus.
Intervenţiile percutane coronariene sunt proceduri fezabile şi sigure la pacienţii cu cardiopatie ischemică indiferent de forma de manifestare. Sunt minim invazive, cu risc procedural mic, direct dependente de procesele tehnice şi de experienţa dobândită.
Progresele tehnice care au urmărit optimizarea rezultatelor şi reducerea complicaţiilor procedurale au permis introducerea în practică a multiple opţiuni terapeutice intervenţionale (stenturi, stenturi acoperite, angioplatia cu laser, sisteme de protecţie, aterectomia).
 Bypass-ul aortocoronarian reprezintă o procedură de chirurgie cardiacă prin care una sau mai multe artere coronare îngustate sau blocate sunt bypassate printr-un graft vascular care restaurează fluxul sangvin normal la nivelul miocardului.De obicei, aceste grafturi provin de la acelaşi pacient şi pot fi artere sau vene localizate în zona toracică (artera mamară internă), la antebraţ (artera radială), sau la gambă (vena safenă). Graftul merge în jurul, sau ocoleşte zona blocată a arterei şi creează astfel o nouă cale pentru un flux de sânge bogat în oxigen şi substanţe nutritive necesare muşchiului cardiac.Scopurile acestei proceduri sunt de a elimina simptomele bolii coronariene (angina pectorală), de a asigura pacientului un stil de viaţă normal şi de a micşora riscul infarctului de miocard sau al altor evenimente cardiace. Chirurgia de bypass aortocoronarian este efectuată la scară largă în ţările civilizate printre care si România.
Bypass-ul aortocoronarian reprezintă o procedură de chirurgie cardiacă prin care una sau mai multe artere coronare îngustate sau blocate sunt bypassate printr-un graft vascular care restaurează fluxul sangvin normal la nivelul miocardului.De obicei, aceste grafturi provin de la acelaşi pacient şi pot fi artere sau vene localizate în zona toracică (artera mamară internă), la antebraţ (artera radială), sau la gambă (vena safenă). Graftul merge în jurul, sau ocoleşte zona blocată a arterei şi creează astfel o nouă cale pentru un flux de sânge bogat în oxigen şi substanţe nutritive necesare muşchiului cardiac.Scopurile acestei proceduri sunt de a elimina simptomele bolii coronariene (angina pectorală), de a asigura pacientului un stil de viaţă normal şi de a micşora riscul infarctului de miocard sau al altor evenimente cardiace. Chirurgia de bypass aortocoronarian este efectuată la scară largă în ţările civilizate printre care si România.
Decizia de a indica un tratament medicamentos, o procedură invazivă sau chirurgia de bypass coronarian depinde de câţiva factori incluzând aici severitatea simptomelor, vârsta, extensia bolii cardiace şi asocierea altor afecţiuni noncardiace.
Medicul cardiolog şi chirurgul vor determina metoda optimă de tratament pentru fiecare pacient în parte. În timpul operaţiei de bypass maşina cord-pulmon (circulaţia extracorporeală) menţine circulaţia sângelui şi oxigenarea artificială.
Recuperarea completă după operaţia de bypass aortocoronarian durează aproximativ 2 luni. Majoritatea pacienţilor sunt capabili să-şi reia stilul obişnuit de viaţă în aproximativ 8 săptămâni postoperator. Medicul curant prescrie pacientului indicaţii clare pentru recuperare şi eventuala întoarcere la muncă. Operaţia de bypass aortocoronarian nu previne recurenţa bolii coronariene, de aceea schimbarea stilului de viaţă şi tratamentul medicamentos sunt strict recomandate pentru a reduce acest risc. Chirurgul cardiac poate efectua operaţia de bypass lucrând în echipă cu medicul anestezist, perfuzionistul şi asistenţii medicali din blocul operator.


No Comments